सामग्रीहरू
ट्राइसोमी २२ के हो?
"क्रोमोसोमल असामान्यताहरू" को श्रेणीमा आउँदै, ट्राइसोमी क्रोमोजोमहरूको कथा हो, अर्को शब्दमा आनुवंशिक सामग्री। वास्तवमा, डाउन सिन्ड्रोम नभएको व्यक्तिमा, क्रोमोजोमहरू जोडीमा जान्छन्। मानिसमा 23 जोडी क्रोमोजोमहरू छन्, वा कुल 46 क्रोमोजोमहरू छन्। हामी ट्राइसोमीको कुरा गर्छौं जब कम्तिमा एक जोडीमा दुई होइन, तर तीनवटा क्रोमोजोमहरू हुन्छन्। यो क्रोमोसोमल विसंगति दुई साझेदारहरूको आनुवंशिक सम्पदाको वितरणको क्रममा, ग्यामेट्स (ओसाइट र शुक्राणु) को निर्माणको क्रममा, त्यसपछि निषेचनको समयमा हुन सक्छ।
जबकि ट्राइसोमीले क्रोमोजोमको कुनै पनि जोडीलाई असर गर्न सक्छ, सबै भन्दा राम्रो ज्ञात ट्रिसोमी 21 हो, जुन क्रोमोजोमको 21 औं जोडीसँग सम्बन्धित छ।
सबैभन्दा सामान्य र व्यवहार्य ट्राइसोमी, ट्राइसोमी 21, पनि भनिन्छ डाउन सिन्ड्रोम, औसतमा 27 मध्ये 10 गर्भावस्थाहरूमा अवलोकन गरिन्छ। यसको आवृत्ति आमाको उमेर संग बढ्छ। यो अनुमान गरिएको छ कि फ्रान्समा डाउन सिन्ड्रोम भएका करिब 000 व्यक्तिहरू छन् (फ्रान्समा प्रति वर्ष लगभग 50 जन्महरू)।
ध्यान दिनुहोस् कि डाउन सिन्ड्रोमका तीन उपश्रेणीहरू छन्:
- नि:शुल्क, पूर्ण र समरूप ट्राइसोमी २१, जसले ट्रिसोमी २१ को लगभग ९५% मामिलाहरूलाई प्रतिनिधित्व गर्दछ:
तीन क्रोमोजोम 21 एकअर्काबाट अलग छन्, विसंगतिले क्रोमोजोम 21 को सम्पूर्ण सरोकार राख्छ र जाँच गरिएका सबै कक्षहरूमा अवलोकन गरिएको थियो (कम्तीमा प्रयोगशालामा विश्लेषण गरिएको थियो);
- मोजेक ट्राइसोमी 21:
४७ क्रोमोजोम भएका कोशिकाहरू (३ क्रोमोजोम २१ सहित) ४६ क्रोमोजोम भएका कोशिकाहरूसँग मिलेर बस्छन्, जसमा २ क्रोमोजोम २१ पनि छन्। कोषका दुई वर्गहरूको अनुपात एक विषयबाट अर्कोमा भिन्न हुन्छ, तर एउटा अंग वा अर्कोबाट पनि हुन्छ। एउटै व्यक्तिमा एक ऊतक अर्कोमा;
- ट्राइसोमी 21 अनुवाद द्वारा:
क्यारियोटाइप (अर्थात, सबै क्रोमोजोमहरूको व्यवस्था) ले तीनवटा क्रोमोजोम २१ देखाउँछ, तर सबै एकसाथ समूहबद्ध हुँदैन। तीन क्रोमोजोम 21 मध्ये एउटा उदाहरणका लागि दुई क्रोमोजोम 21, वा 14 सँग हुन सक्छ।
डाउन सिन्ड्रोमको कारण र जोखिम कारकहरू
Trisomy 21 कोष विभाजनको समयमा क्रोमोजोमहरूको खराब वितरणको परिणाम हो जुन निषेचनको समयमा हुन्छ। यस समयमा, यो अझै स्पष्ट छैन किन यो भइरहेको छ। अर्कोतर्फ, हामीलाई प्रमुख जोखिम कारक थाहा छ: भावी आमाको उमेर।
महिला जति ठूलो हुन्छ, उनले ट्राइसोमी भएको बच्चा जन्माउने सम्भावना बढी हुन्छ र ट्राइसोमी २१ भएको फोर्टियोरी। १/१ देखि ५०० वर्षसम्म, यो सम्भावना २०/१ देखि १ वर्षसम्म बढ्छ, त्यसपछि ०००/३० मा पुग्छ। 21 वर्ष, र 1/1 देखि 500 वर्ष सम्म।
ध्यान दिनुहोस् कि मातृ उमेरको अतिरिक्त, त्यहाँ डाउन सिन्ड्रोम भएको बच्चा हुनुका दुई अन्य मान्यता प्राप्त जोखिम कारकहरू छन्, अर्थात्:
- आमाबाबु मध्ये एक मा क्रोमोजोम 21 मा जोडिएको क्रोमोसोमल असामान्यता को उपस्थिति (जसले त्यसपछि ट्रान्सलोकेशन द्वारा ट्राइसोमी मा परिणाम);
- पहिले नै डाउन सिन्ड्रोम भएको बच्चालाई जन्म दिएर।
डाउन सिन्ड्रोमका लक्षणहरू के के हुन्?
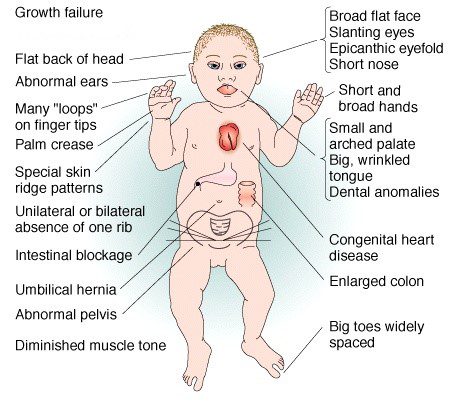
टाउको र अनुहारको विशेषताको अतिरिक्त (सानो र गोलो टाउको, नाकको जरा अलिकति चिन्ह लगाइएको, आँखा फराकिलो, घाँटी सानो र चौडा, आदि) छन्। अन्य विशेषता शारीरिक संकेत: स्ट्र्याबिस्मस, स्टक हात र छोटो औंलाहरू, छोटो कद (विरलै एक वयस्क मा छ फिट भन्दा बढी), कमजोर मांसपेशी टोन (हाइपोटोनिया), र कहिले काँही अधिक वा कम गम्भीर विकृतिहरू, हृदय, नेत्र, पाचन, अर्थोपेडिक।
भिन्न-भिन्न तीव्रताको बौद्धिक असक्षमता, अमूर्त क्षमताहरूलाई असर गर्ने, पनि अवलोकन गरिन्छ। नोट गर्नुहोस्, तथापि, बौद्धिक घाटाको ठूलो वा कम महत्त्वले प्रभावित व्यक्तिहरूमा निश्चित स्वायत्ततालाई बहिष्कार गर्दैन। सबै कुरा डाउन सिन्ड्रोम भएका प्रत्येक बालबालिकाको सहयोग, शिक्षा र अनुगमनमा पनि निर्भर गर्दछ।
डाउन सिन्ड्रोमका नतिजा र जटिलताहरू के हुन्?
डाउन सिन्ड्रोमको नतिजा बौद्धिक असक्षमताबाट सुरु हुने लक्षणहरू बाहेक अरू कुनै होइन।
तर क्लासिकल लक्षणहरू भन्दा बाहिर, ट्राइसोमी 21 ले ईएनटी क्षेत्रका रोगहरू, संक्रमणहरूप्रति बढी संवेदनशीलता, बारम्बार कानको संक्रमणका कारण बहिरा हुने जोखिम, दृश्य समस्याहरू (मायोपिया, स्ट्र्याबिस्मस, प्रारम्भिक मोतियाबिंद), एपिलेप्सी, संयुक्त विकृति (स्कोलियोसिस) निम्त्याउन सक्छ। , kyphosis, hyperlordosis, luxable kneecaps, आदि) लिगामेन्ट हाइपरलेक्सिटी, पाचन समस्या, अधिक बारम्बार अटोइम्यून रोगहरू, वा अझ धेरै बारम्बार क्यान्सरहरू (बालपन ल्यूकेमिया, विशेष गरी वयस्कतामा लिम्फोमा) संग जोडिएको।
स्क्रिनिङ: डाउन सिन्ड्रोम परीक्षण कसरी भइरहेको छ?
हाल फ्रान्समा, ट्राइसोमी 21 को लागि स्क्रीनिंग परीक्षण गर्भवती महिलाहरूलाई व्यवस्थित रूपमा प्रस्ताव गरिएको छ। यसमा अल्ट्रासाउन्डको साथमा रगत परीक्षणको पहिलो स्थानमा हुन्छ, जुन एमेनोरियाको 11 र 13 हप्ताको बीचमा हुन्छ, तर एमेनोरियाको 18 हप्तासम्म सम्भव रहन्छ।
मातृ रगतमा सीरम मार्करहरू (प्रोटिनहरू) को परख, अल्ट्रासाउन्ड मापन (विशेष गरी न्युकल ट्रान्सलुसेन्सी) र भावी आमाको उमेरमा, डाउन सिन्ड्रोम भएको बच्चालाई जन्म दिने जोखिमको गणना गर्न अनुमति दिन्छ।
ध्यान दिनुहोस् कि यो एक सम्भावना हो र निश्चितता होइन। यदि जोखिम 1/250 भन्दा माथि छ भने, यसलाई "उच्च" मानिन्छ।
यदि गणना गरिएको जोखिम 1/250 भन्दा माथि छ भने, अतिरिक्त परीक्षाहरू प्रस्ताव गरिन्छ: गैर-आक्रामक प्रसवपूर्व स्क्रीनिंग, वा एम्नियोसेन्टेसिस।
Trisomy 21: के उपचार?
हाल, ट्राइसोमी 21 लाई "उपचार" गर्ने कुनै उपचार छैन। तपाईं जीवनको लागि यो क्रोमोसोमल असामान्यताको वाहक हुनुहुन्छ।
यद्यपि, अनुसन्धानका माध्यमहरू विशेष गरी, अतिरिक्त क्रोमोजोम हटाउने होइन, तर यसको प्रभावलाई रद्द गर्ने उद्देश्यका साथ खोजी भइरहेको छ। तर यो क्रोमोजोम यिनीहरूमध्ये सबैभन्दा सानो भए तापनि यसमा २५० भन्दा बढी जीनहरू छन्। यसलाई पूरै मेटाउनु वा यसलाई मौन बनाउनुले पनि नकारात्मक असर पार्न सक्छ।
अध्ययन अन्तर्गत अर्को दृष्टिकोणले क्रोमोजोम 21 को निश्चित विशिष्ट जीनहरूलाई बढीमा लक्षित गर्ने समावेश गर्दछ, तिनीहरूलाई कार्य गर्नको लागि। यी डाउन सिन्ड्रोम भएका व्यक्तिहरूमा सिक्ने, स्मरणशक्ति वा संज्ञानात्मक कठिनाइहरूसँग नजिकको सम्बन्ध भएका जीनहरू हुन्।
Trisomy 21: यसको व्यवस्थापन
ताकि डाउन सिन्ड्रोम भएको बच्चा वयस्कतामा स्वायत्तताको निश्चित स्तरमा पुग्छ, र उसको स्वास्थ्यको सन्दर्भमा धेरै जटिलताहरू भोग्न नपरोस्, फलस्वरूप चिकित्सा फलोअप सल्लाह भन्दा बढी छ।
किनभने सम्भावित जन्मजात विकृतिहरू बाहेक, ट्राइसोमी 21 ले हाइपोथाइराइडिज्म, एपिलेप्सी वा स्लीप एपनिया सिन्ड्रोम जस्ता अन्य रोगहरूको जोखिम बढाउँछ। त्यसैले जन्मिदा पूर्ण मेडिकल चेकअप आवश्यक हुन्छ। स्टक लिन, तर नियमित रूपमा जीवनको पाठ्यक्रममा।
मोटर सीप, भाषा, सञ्चारको सन्दर्भमा, डाउन सिन्ड्रोम भएका बालबालिकाहरूलाई उनीहरूको क्षमता अधिकतम विकास गर्न मद्दत गर्न धेरै विशेषज्ञहरूको सहयोग आवश्यक छ। यसरी, साइकोमोटर थेरापिस्ट, फिजियोथेरापिस्ट वा स्पीच थेरापिस्ट डाउन सिन्ड्रोम भएको बच्चाले प्रगति गर्न नियमित रूपमा हेर्नु पर्ने विशेषज्ञहरू हुन्।
सम्पूर्ण मुख्य भूमि फ्रान्स र विदेशमा फैलिएको, CAMSPs, वा प्रारम्भिक मेडिको-सामाजिक कार्य केन्द्रहरू, सैद्धान्तिक रूपमा डाउन सिन्ड्रोम भएका बालबालिकाको हेरचाह गर्न सक्षम छन्। CAMSPs द्वारा गरिएका सबै हस्तक्षेपहरू स्वास्थ्य बीमाद्वारा समेटिएका छन्। CAMSPs को 80% प्राथमिक स्वास्थ्य बीमा कोष द्वारा वित्त पोषित छ, र 20% जनरल काउन्सिल द्वारा जसमा तिनीहरू निर्भर छन्।
तपाईंले डाउन सिन्ड्रोमको वरिपरि अवस्थित विभिन्न संघहरूलाई कल गर्न पनि नहिचकिचाउनु हुँदैन, किनभने तिनीहरूले अभिभावकहरूलाई आफ्नो बच्चाको हेरचाह गर्न सक्षम पेशेवरहरू र संरचनाहरू पठाउन सक्छन्।
विश्व डाउन सिन्ड्रोम दिवस
प्रत्येक वर्ष, मार्च २१ लाई विश्व डाउन सिन्ड्रोम दिवस हो। यो मिति संयोगले छनोट गरिएको थिएन, किनकि यो अंग्रेजीमा 21/21, वा 21/03 हो, जसले तीनवटा क्रोमोजोम 3 को उपस्थितिलाई प्रतिध्वनि गर्दछ।
सन् २००५ मा पहिलो पटक आयोजना गरिएको यस दिवसले अहिले बौद्धिक अपाङ्गता भएका व्यक्तिहरूमा मानसिक अपाङ्गताको मुख्य कारण रहेको यस रोगविज्ञानबारे सर्वसाधारणलाई अझ राम्रोसँग सचेत गराउने उद्देश्य राखेको छ। समाजमा रोग भएका मानिसहरूलाई राम्रोसँग एकीकरण गर्नको लागि यस अवस्थाको बारेमा चेतना जगाउने र चिकित्सा र शैक्षिक स्तर दुवैमा उनीहरूको राम्रो हेरचाह गर्न अनुसन्धान जारी राख्ने विचार दुवै हो।
डाउन सिन्ड्रोमको बारेमा सचेतना जगाउन बेमेल मोजाहरू
2015 मा "डाउन सिन्ड्रोम इन्टरनेशनल" (DSI) को संस्था द्वारा सुरु गरिएको र Trisomy 21 फ्रान्स द्वारा रिले गरिएको, # socksbatlle4Ds (Socks battle for Down Syndrom) अपरेसनले मार्च 21 तारिखको विश्व डाउन सिन्ड्रोम दिवसको लागि बेमेल मोजा लगाउने समावेश गर्दछ। लक्ष्य: विविधता र भिन्नता प्रवर्द्धन गर्न, तर डाउन सिन्ड्रोम भएका व्यक्तिहरूको जीवन र उनीहरूलाई समर्थन गर्न काम गर्ने संघसंस्थाहरू पनि थाहा पाउनु।