सामग्रीहरू
Phyllodes ट्यूमर
फिलोड्स ट्युमर स्तनको दुर्लभ ट्यूमर हो, प्रायः स्तन क्यान्सर भन्दा पहिले देखा पर्दछ। यो प्रायः सौम्य हुन्छ, तर आक्रामक घातक रूपहरू अवस्थित छन्। मनपर्ने उपचार शल्यक्रिया हो, सामान्यतया अनुकूल पूर्वानुमानको साथ, स्थानीय पुनरावृत्तिहरू अस्वीकार गर्न सकिँदैन भने पनि।
फिलोड ट्युमर के हो?
परिभाषा
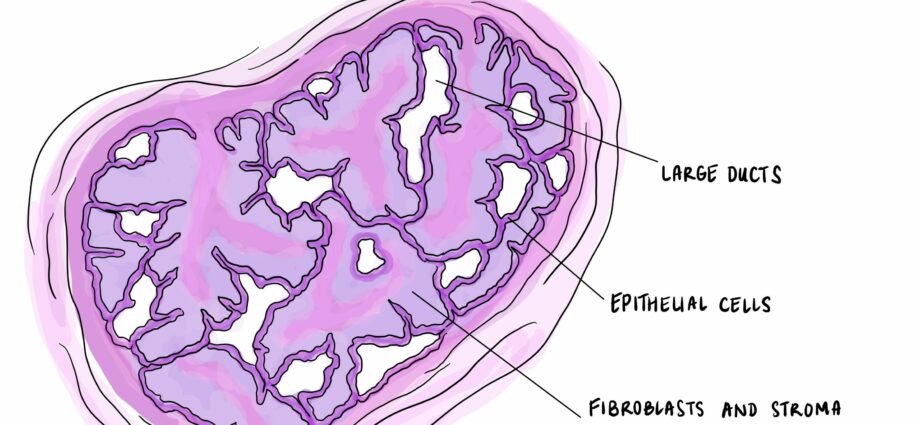
Phyllodes ट्युमर स्तनको दुर्लभ ट्युमर हो, जुन संयोजी तन्तुबाट सुरु हुन्छ। यो एक मिश्रित ट्यूमर हो, जसलाई फाइब्रोएपिथेलियल भनिन्छ, एपिथेलियल कोशिकाहरू र संयोजी ऊतक कोशिकाहरूको विस्तारद्वारा विशेषता हुन्छ, जबकि अधिकांश स्तन क्यान्सरहरूले ग्रन्थी कोशिकाहरूलाई असर गर्छ।
Phyllodes ट्यूमर तीन समूहमा पर्छन्:
- बहुसंख्यक (लेखकहरूका अनुसार ५०% र ७५% बीचमा) सौम्य ट्युमरहरू हुन् (ग्रेड १)
- 15-20% सीमा रेखा ट्यूमरहरू हुन्, वा सीमा (ग्रेड २)
- 10 देखि 30% घातक ट्युमरहरू हुन्, जसलाई क्यान्सर (ग्रेड 3) भनिन्छ, कहिलेकाहीँ फिलोड्स सार्कोमा भनिन्छ।
ग्रेड 1 फाइलोड ट्युमरहरू बिस्तारै बढ्छन् र प्रायः सानो हुन्छन् (एक सेन्टिमिटरको क्रमको), द्रुत रूपमा बढ्दै जान्छ र ठूला फाइलोड ट्युमरहरू (१५ सेन्टीमिटरसम्म) धेरै पटक घातक हुन्छन्।
केवल घातक फिलोड ट्युमरले मेटास्टेसेस निम्त्याउने सम्भावना हुन्छ।
कारणहरू
यी ट्यूमरहरूको गठनको कारणहरू खराब रूपमा बुझ्न बाँकी छ।
निदान
ट्युमर, जसले राम्रोसँग परिभाषित लचिलो मास बनाउँछ, प्रायः स्त्री रोग विशेषज्ञ परामर्शमा आत्म-परीक्षण वा क्लिनिकल परीक्षाको क्रममा पत्ता लगाइन्छ।
ज्ञात पूर्व-अवस्थित मासको द्रुत बृद्धिले रोगीको उमेर द्वारा निर्देशित निदानको सुझाव दिन सक्छ।
पोष्टरहरू
मनपर्ने इमेजिङ परीक्षाहरू म्यामोग्राफी र अल्ट्रासाउन्ड हुन्, तर एमआरआईले विशेष अवस्थामा जानकारी प्रदान गर्न सक्छ। यद्यपि, यी परीक्षाहरूले सधैं फिलोड्स ट्युमरको ग्रेडको मूल्याङ्कन गर्न सम्भव बनाउँदैन, न त यसलाई फाइब्राडेनोमा, एकदमै मिल्दोजुल्दो स्तन ट्युमरबाट छुट्याउन सक्छ।
बायोप्सी
Percutaneous बायोप्सी (छाला मार्फत सम्मिलित सुई प्रयोग गरेर ऊतक टुक्राहरू लिने) अल्ट्रासाउन्ड निर्देशन अन्तर्गत गरिन्छ। यसले हिस्टोलोजिकल प्रमाणिकरणलाई अनुमति दिन्छ: ट्युमरको प्रकृति निर्धारण गर्न माइक्रोस्कोप अन्तर्गत लिइएको ऊतकहरू विश्लेषण गरिन्छ।
सम्बन्धित जनता
Phyllodes ट्यूमर कुनै पनि उमेरमा हुन सक्छ तर मुख्यतया 35 र 55 वर्ष उमेरका महिलाहरूलाई असर गर्छ, 40 र 45 वर्षको बीचमा उच्चतम घटनाको साथ। तिनीहरू फाइब्राडेनोमा भन्दा पछि देखा पर्छन्, जसले युवा महिलाहरूलाई बढी असर गर्छ, तर स्तन क्यान्सर भन्दा पहिले।
तिनीहरू सबै स्तन ट्यूमरहरूको 0,5% भन्दा कम प्रतिनिधित्व गर्छन्।
जोखिम कारकहरू
शोधकर्ताहरूले यी ट्यूमरहरूको उपस्थिति र विकासमा विभिन्न आनुवंशिक पूर्वनिर्धारित कारकहरूको हस्तक्षेपको शंका गर्छन्।
Phyllodes ट्यूमर को लक्षण
धेरैजसो फिलोड ट्युमरहरू पीडारहित हुन्छन् र एक्सिलरी लिम्फ्याडेनोप्याथीसँग सम्बन्धित हुँदैनन् (काखमा कुनै शंकास्पद, कडा वा सूजन भएको लिम्फ नोडहरू हुँदैन)।
प्याल्पेशनमा नोड्युल बलियो हुन्छ, सानो हुँदा मोबाइल हुन्छ, बढ्दै जाँदा तन्तुहरूमा टाँसिएको हुन्छ।
ठूला ट्यूमरहरू छालाको अल्सरसँगै हुन सक्छन्। विरलै, निप्पल डिस्चार्ज वा निप्पल रिट्र्यासन हुन्छ।
Phyllodes ट्यूमर को उपचार
सर्जरी
उपचार मुख्यतया 1 सेन्टीमिटरको सुरक्षा मार्जिन कायम राख्दै, सौम्य वा घातक, गैर-मेटास्टेटिक ट्युमरहरूको शल्यक्रियामा आधारित हुन्छ। मास्टक्टोमीको तुलनामा कन्जरभेटिभ शल्यक्रियालाई बढी प्राथमिकता दिइन्छ। यद्यपि यो आक्रामक पुनरावृत्तिको घटनामा आवश्यक हुन सक्छ।
एक्सिलरी लिम्फ नोड विच्छेदन विरलै उपयोगी छ।
रेडियोथेरेपी
रेडियोथेरापीले घातक फिलोड ट्युमरको सहायक उपचार गठन गर्न सक्छ, विशेष गरी पुनरावृत्तिको घटनामा।
केमोथेरापी
घातक फिलोड ट्युमरको सहायक उपचारको रूपमा केमोथेरापीको उपयोगिता केस-दर-केस आधारमा छलफल गरिन्छ। प्रयोग गरिएका प्रोटोकलहरू नरम ऊतक सार्कोमासको उपचारमा लागू हुनेहरूसँग समान छन्।
फिलोड्स ट्यूमरको विकास
ट्युमरको ग्रेड जेसुकै भएपनि १० मध्ये ८ जना महिलामा १० वर्षमा पुनरावृत्ति नहुने गरी फिलोड्स ट्युमरको पूर्वानुमान सामान्यतया राम्रो हुन्छ।
स्थानीय पुनरावृत्ति, तथापि, अपेक्षाकृत बारम्बार रहन्छ। तिनीहरू प्रायः शल्यक्रियाको दुई वर्ष भित्र हुन्छन्, तर धेरै पछि देखा पर्न सक्छन्, जसको लागि नियमित निगरानी आवश्यक पर्दछ। घातक ट्युमर पहिले नै दोहोरिने प्रवृत्ति हुन्छ।
पुनरावृत्ति हुने फिलोड्स ट्युमर मूल ट्यूमर भन्दा प्रकृतिमा बढी आक्रामक हुन सक्छ। अधिक विरलै, यसको विपरीत, यो एक अधिक सौम्य चरित्र हुनेछ। त्यसैले केही बेनाइन ट्युमरहरू क्यान्सरयुक्त ट्युमरको रूपमा वा मेटास्टेटिक विकासको रूपमा पनि दोहोरिन सक्छन्। मेटास्टेसाइजिङको जोखिम उच्च हुन्छ जब प्राथमिक फिलोड्स ट्युमर घातक थियो।
स्थानीय पुनरावृत्तिको घटनामा, तथाकथित "क्याच-अप" mastectomy ले उच्च निको हुने दर प्रदान गर्दछ तर एक विकृत इशारा बनी रहन्छ, जुन अझै पनि जवान महिलाहरूले नराम्रोसँग अनुभव गर्छन्। रेडियोथेरापी र/वा केमोथेरापीका फाइदाहरू स्वास्थ्य सेवा टोलीद्वारा केस-दर-केस आधारमा छलफल गरिन्छ।
आक्रामक पुनरावृत्तिले मेटास्टेसेसहरू देखा पर्दा पूर्वानुमान खराब रहन्छ। केमोथेरापीको प्रतिक्रिया विरलै टिकाऊ हुन्छ, मृत्यु 4 देखि 6 महिना भित्र हुन्छ। तसर्थ अनुगमनको भूमिका महत्वपूर्ण हुन्छ ।