सामग्रीहरू
- एक amniocentesis के हो?
- के हामी एक amniocentesis अस्वीकार गर्न सक्छौं?
- बच्चाहरु मा क्रोमोसोमल असामान्यता को जोखिम को मूल्यांकन
- यदि अल्ट्रासाउन्डमा विकृति फेला पर्यो भने, गर्भावस्थाको समयको पर्वाह नगरी
- Amniocentesis कसरी हुन्छ?
- र amniocentesis पछि?
- के सामाजिक सुरक्षा द्वारा amniocentesis प्रतिपूर्ति गरिन्छ?
- चाँडै गर्भवती आमाहरूको लागि सामान्य रक्त परीक्षण?
एक amniocentesis के हो?
भ्रूण क्रोमोसोमल असामान्यताहरूको उच्च जोखिममा रहेको वा वंशाणुगत रोगको वाहक हुन सक्ने अवस्थामा प्रायः Amniocentesis सिफारिस गरिन्छ। यसले बच्चाको स्वास्थ्यलाई पनि आश्वस्त पार्न सक्छ। यो एक प्रसवपूर्व परीक्षा हो जुन भविष्यका आमाबाबुको लागि कष्टदायी हुन सक्छ... विभिन्न परिस्थितिहरूमा एम्नियोसेन्टेसिस संकेत गर्न सकिन्छ।
यदि बच्चाले क्रोमोसोमल असामान्यता मुख्यतया 13, 18 वा 21 प्रस्तुत गर्ने महत्त्वपूर्ण जोखिम छ। पहिले, 38 वर्ष भन्दा माथिका गर्भवती महिलाहरूमा एम्नियोसेन्टेसिस व्यवस्थित रूपमा गरिएको थियो। तर डाउन सिन्ड्रोम भएका ७०% बालबालिका २१ वर्षभन्दा कम उमेरका आमाबाट जन्मिएका हुन्छन्। अब, आमा बन्ने उमेर जुनसुकै भए पनि जोखिम मूल्याङ्कन गरिन्छ। एक निश्चित थ्रेसहोल्ड भन्दा बाहिर, आमाले चाहानुहुन्छ भने एम्नियोसेन्टेसिस निर्धारित गरिन्छ।
के हामी एक amniocentesis अस्वीकार गर्न सक्छौं?
तपाईं एक amniocentesis अस्वीकार गर्न सक्नुहुन्छ, अवश्य! यो हाम्रो गर्भावस्था हो! चिकित्सा टोलीले राय दिन्छ, तर अन्तिम निर्णय हामी (र हाम्रो साथी) मा रहन्छ। यसबाहेक, एम्नियोसेन्टेसिस गर्नु अघि, हाम्रो डाक्टरले हामीलाई यो जाँच गराउनुको कारण, के खोज्दै हुनुहुन्छ, एम्नियोसेन्टेसिस कसरी हुन्छ र यसको सम्भावित बाधा र परिणामहरू बारे जानकारी दिन आवश्यक छ। हाम्रा सबै प्रश्नहरूको जवाफ दिएपछि, उहाँले हामीलाई एक सूचित सहमति फारम (कानूनद्वारा आवश्यक) मा हस्ताक्षर गर्न भन्नुहुन्छ, नमूनाहरू प्रयोगशालामा पठाउन सक्षम हुन आवश्यक छ।
बच्चाहरु मा क्रोमोसोमल असामान्यता को जोखिम को मूल्यांकन
तीन प्यारामिटरहरू खातामा लिइन्छ:
भ्रूण को घाँटी को आकार (मा मापनपहिलो त्रैमासिक अल्ट्रासाउन्ड, 11 र 14 हप्ताको बीचमा एमेनोरिया): यो 3 एमएम भन्दा ठूलो छ भने यो एक चेतावनी संकेत हो;
दुई सीरम मार्करहरूको परख (प्लेसेन्टाद्वारा स्रावित हर्मोनको परखबाट निकालिएको र आमाको रगतमा जान्छ): यी मार्करहरूको परखमा असामान्यताले बच्चालाई डाउन सिन्ड्रोम हुने जोखिम बढाउँछ;
आमाको उमेर.
डाक्टरहरूले समग्र जोखिम निर्धारण गर्न यी तीन कारकहरू संयोजन गर्छन्। यदि दर 1/250 भन्दा बढी छ, एक amniocentesis सल्लाह दिइन्छ।
यदि परिवारमा सिस्टिक फाइब्रोसिस सहित आनुवंशिक रोग भएको बच्चा छ भने, र आमाबाबु दुबै जीनको कमीको वाहक हुन्। चार मध्ये एक अवस्थामा, भ्रूण यो रोगविज्ञान बोक्ने जोखिममा छ।
यदि अल्ट्रासाउन्डमा विकृति फेला पर्यो भने, गर्भावस्थाको समयको पर्वाह नगरी
उच्च जोखिम गर्भावस्था को प्रगति निगरानी गर्न (जस्तै, rh असंगति, वा फोक्सोको परिपक्वताको मूल्याङ्कन)।
Amniocentesis हुन सक्छ एमेनोरियाको 15 औं हप्ता देखि बच्चा जन्माउनु अघिको दिन सम्म। क्रोमोसोमल वा आनुवंशिक असामान्यताको बलियो शंका भएको कारणले निर्धारित गर्दा, यो एमेनोरियाको 15 औं र 18 औं हप्ताको बीचमा जतिसक्दो चाँडो गरिन्छ। पहिले, उचित परीक्षणको लागि पर्याप्त एम्नियोटिक तरल पदार्थ छैन र जटिलताहरूको जोखिम बढी छ। चिकित्सीय गर्भपतन सधैं सम्भव छ।
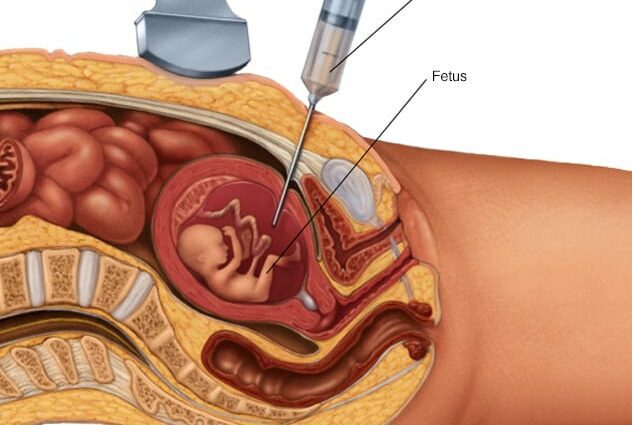
Amniocentesis कसरी हुन्छ?
Amniocentesis अल्ट्रासाउन्डको समयमा, अस्पतालमा, बाँझ वातावरणमा हुन्छ। सुत्केरी आमालाई उपवास बस्न आवश्यक छैन र नमूनालाई कुनै एनेस्थेसिया आवश्यक पर्दैन। पन्क्चर आफैमा रगत परीक्षण भन्दा बढी पीडादायी छैन। एउटै सावधानी: यदि महिला रिसस नेगेटिभ छ भने, उनको भावी बच्चासँग रगत असंगत हुनबाट बच्न (उनी रिसस पोजिटिभ भएमा) एन्टि-रिसस (वा एन्टी-डी) सीरमको सुई लगाइनेछ। नर्सले आमाको पेटलाई कीटाणुरहित गरेर सुरु गर्छ। त्यसपछि, प्रसूति चिकित्सकले बच्चाको स्थिति ठीकसँग पत्ता लगाउँछन्, त्यसपछि पेटको पर्खालमा, नाभि (नाभि) मुनि एक धेरै राम्रो सुई लगाउँछन्। उसले सिरिन्जले थोरै मात्रामा एम्नियोटिक फ्लुइड निकाल्छ र त्यसपछि यसलाई बाँझरहित शीशीमा सुई दिन्छ।
र amniocentesis पछि?
केही विशेष निर्देशनहरू दिएर आमा चाँडै घर फर्कन्छिन्: दिनभर आराममा बस्नुहोस् र सबै भन्दा माथि, परीक्षा पछिको घण्टा र दिनहरूमा रक्तश्राव, तरल पदार्थ बग्ने वा दुखाइ देखा परेमा आकस्मिक कोठामा जानुहोस्। प्रयोगशालाले करिब तीन हप्तापछि नतिजा डाक्टरलाई जानकारी गराउँछ। अर्कोतर्फ, यदि स्त्री रोग विशेषज्ञले केवल एकल विसंगतिमा धेरै लक्षित अनुसन्धानको लागि सोधे, उदाहरणका लागि, ट्राइसोमी 21, परिणामहरू धेरै छिटो हुन्छन्: लगभग चौबीस घण्टा।
याद गर्नुहोस् कि एम्नियोसेन्टेसिस पछि 0,1% * केसहरूमा गर्भपात हुन सक्छ, यो मात्र जोखिम हो, यो परीक्षणको धेरै सीमित छ। (हामीले त्यतिबेलासम्म सोचेको भन्दा १० गुणा कम, भर्खरको साहित्य डेटा अनुसार)।
के सामाजिक सुरक्षा द्वारा amniocentesis प्रतिपूर्ति गरिन्छ?
एम्नियोसेन्टेसिस पूर्ण रूपमा कभर गरिएको छ, पूर्व सम्झौता पछि, विशेष जोखिम प्रस्तुत गर्ने सबै भावी आमाहरूका लागि: 38 वर्ष वा माथिका महिलाहरू, तर आनुवंशिक रोगहरूको पारिवारिक वा व्यक्तिगत इतिहास भएकाहरूलाई पनि डाउन सिन्ड्रोमको जोखिम। 21 भ्रूण बराबर वा 1/250 भन्दा बढी र जब अल्ट्रासाउन्डले असामान्यताको सुझाव दिन्छ।
चाँडै गर्भवती आमाहरूको लागि सामान्य रक्त परीक्षण?
धेरै अध्ययनहरूले अर्को स्क्रीनिंग रणनीतिको रुचि सुझाव दिन्छ, अर्थात्भ्रूण डीएनए विश्लेषण मातृ रगतमा परिसंचरण (वा गैर-आक्रामक प्रसवपूर्व स्क्रीनिंग = DPNI)। तिनीहरूको नतिजाले ट्राइसोमी 99, 13 वा 18 को स्क्रिनिङमा संवेदनशीलता र विशिष्टता (> 21%) को सन्दर्भमा धेरै राम्रो प्रदर्शन देखाएको छ। यी नयाँ गैर-आक्रामक परीक्षणहरू अधिकांश अन्तर्राष्ट्रिय विद्वान समाजहरूले पनि सिफारिस गरेका छन्। बढ्दो जोखिममा बिरामीहरूमा भ्रूण trisomy, र हालै फ्रान्समा Haute Autorité de Santé (HAS) द्वारा। फ्रान्समा, यी गैर-आक्रामक परीक्षणहरू हाल परीक्षण भइरहेका छन् र (अहिले सम्म) सामाजिक सुरक्षा द्वारा प्रतिपूर्ति गरिएको छ।