सामग्रीहरू
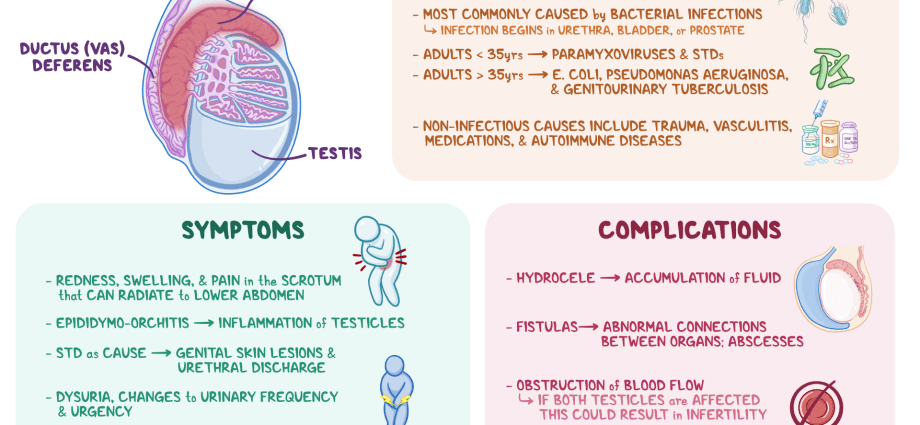
एपिडिडाइमाइटिस अण्डकोषको माथि र पछाडि रहेको साँघुरो नली जस्तो देखिने विशेष संरचनाको भडकाउने घाव हो र यसले शुक्रकीटलाई प्रवर्द्धन गर्न र पाक्ने काम गर्छ - एपिडिडाइमिस (एपिडिडाइमिस)।
19-35 वर्ष उमेरका पुरुषहरूमा सबैभन्दा सामान्य एपिडिडाइमाइटिस। यस उमेरमा रोगविज्ञान अस्पताल भर्ना हुनुको सामान्य कारण हो। केहि हदसम्म कम अक्सर, रोग वृद्ध मा रेकर्ड गरिएको छ, र epididymitis लगभग बच्चाहरु मा देखा पर्दैन।
प्रकार र epididymitis को कारणहरु
यो रोग धेरै संक्रामक (भाइरस, ब्याक्टेरिया, कवक को रोगजनक प्रभाव को कारण), र गैर संक्रामक दुबै कारणहरु हुन सक्छ। ब्याक्टेरियल epididymitis सबैभन्दा सामान्य हो। यो विश्वास गरिन्छ कि युवा (१५-३५ वर्ष) मा यो रोग सामान्यतया यौन संचारित संक्रमण (STIs), जस्तै क्लामिडिया, गोनोरिया, आदि द्वारा उत्प्रेरित हुन्छ। वृद्ध र बच्चाहरु मा, यो समस्या सूक्ष्मजीवहरु संग सम्बन्धित छ जसले सामान्यतया कारण बनाउँछ। मूत्र प्रणाली को रोगहरु (उदाहरण को लागी, enterobacteria)। epididymitis को कारण पनि विशिष्ट रोगविज्ञान हुन सक्छ, जस्तै क्षयरोग (क्षय एपिडिडाइमाइटिस), आदि।
कहिलेकाँही सशर्त रोगजनक (शरीरमा निरन्तर उपस्थित हुन्छ, तर सामान्यतया रोगको नेतृत्व गर्दैन) क्यान्डिडा जीनसको फंगस रोगविज्ञानको कारक एजेन्ट हुन्छ, त्यसपछि तिनीहरू क्यान्डिडल एपिडिडाइमिटिसको कुरा गर्छन्। यस अवस्थामा, एन्टिबायोटिक्सको तर्कहीन प्रयोग, प्रतिरक्षामा कमीले रोगको विकासलाई उत्प्रेरित गर्न सक्छ।
सायद एपिडिडाइमिसमा पैथोलॉजिकल प्रक्रिया निम्नको पृष्ठभूमिमा देखा परेको हुन सक्छ: • मम्प्स ("मम्प्स") - प्यारोटिड ग्रंथिहरूको सूजन; एनजाइना; इन्फ्लुएन्जा; • निमोनिया; • विशेष गरी प्रायः नजिकका अंगहरूको संक्रमण - मूत्रमार्ग (पिसाब नहरको सूजन रोगविज्ञान), भेसिकुलिटिस (सेमिनल भेसिकल), प्रोस्टेटाइटिस (प्रोस्टेट ग्रंथि) आदि।
कहिलेकाहीँ संक्रमण पनि निश्चित हेरफेरको परिणामको रूपमा एपेन्डेजमा प्रवेश गर्दछ: एन्डोस्कोपी, क्याथेटेराइजेशन, मूत्रमार्गको बोगिनेज (एक विशेष उपकरण - एक बोगी परिचय गरेर गरिएको निदान प्रक्रिया)।
गैर-संक्रामक एपिडिडाइमाइटिस, उदाहरणका लागि, हुन सक्छ: • जब arrhythmias को लागि Amiodarone जस्तै औषधि संग उपचार गर्दा; • भास डिफेरेन्सलाई हटाउने/लिगेसनद्वारा नसबंदी पछि (अनसोर्ब्ड स्पर्मेटोजोआको संचयको कारण) - ग्रेन्युलोमेटस एपिडिडाइमाइटिस।
त्यहाँ तीव्र (रोगको अवधि 6 हप्ता भन्दा बढी हुँदैन) र पुरानो एपिडिडाइमाइटिस, जुन दुवै एपेन्डेजको प्रमुख घाव द्वारा विशेषता हो, प्रायः क्षयरोगको घाव, सिफिलिस (छ महिना भन्दा बढी अवधि) संग विकसित हुन्छ।
अभिव्यक्तिको गम्भीरतामा निर्भर गर्दै, हल्का, मध्यम र गम्भीर एपिडिडाइमाइटिस छुट्याइन्छ।
जोखिम कारकहरू
एपिडिडाइमाइटिस प्रायः STIs को एक परिणाम हो, रोगविज्ञान को विकास को लागि मुख्य जोखिम कारक असुरक्षित यौन हो। अन्य उत्तेजक क्षणहरू: • शल्यक्रिया (एडेनोमेक्टोमी, आदि) को परिणाम सहित श्रोणि, पेरिनियम, अण्डकोषमा चोटपटक; युरोजेनिटल प्रणालीको विकासमा विसंगतिहरू; • मूत्र पथको संरचनात्मक विकारहरू (ट्यूमर, प्रोस्टेट हाइपरप्लासिया, आदि); • पिसाब अंगहरूमा हालैको सर्जिकल हस्तक्षेपहरू; • चिकित्सा हेरफेर - विद्युतीय उत्तेजना (जब वास डिफेरेन्सको बहुदिशात्मक संकुचन हुन्छ, जसले मूत्रमार्गबाट सूक्ष्मजीवहरूलाई "चुसाउन" उत्प्रेरित गर्न सक्छ), मूत्रमार्गमा ड्रग्स इन्फ्युजन, क्याथेटराइजेशन, मसाज, आदि; प्रोस्टेट हाइपरप्लासिया; • बवासीर; • तौल उठाउने, शारीरिक तनाव; • बारम्बार कोइटस इंटरप्टस, संभोग बिना इरेक्शन; • गम्भीर रोगविज्ञान (मधुमेह, एड्स, इत्यादि), हाइपोथर्मिया, अति ताप, आदिको परिणाम स्वरूप शरीरको प्रतिरक्षामा कमी।
epididymitis को लक्षण
रोगको शुरुवातले आफैलाई गम्भीर लक्षणहरूको रूपमा प्रकट गर्दछ, जुन, पर्याप्त उपचारको अभावमा, बिग्रन्छ। एपिडिडाइमाइटिसमा, त्यहाँ हुन सक्छ: • अण्डकोषको एक छेउमा सुस्त दुखाइ / अण्डकोषमा कम्मर, सेक्रम, पेरिनियम, ढाडको तल्लो भागमा सम्भावित विकिरणको साथ; • प्रभावित क्षेत्रमा तीव्र दुखाइ; • पिल्भिक दुखाइ; • रातोपन, अण्डकोशको स्थानीय तापक्रम बढेको; • सुन्निने/आकारमा बृद्धि हुनु, एपेन्डेजको इन्ड्युरेसन; • अण्डकोशमा ट्युमर जस्तो बन्ने; • चिसो र ज्वरो (३९ डिग्री सम्म); • स्वास्थ्यको सामान्य बिग्रन (कमजोरी, भोक नलाग्ने, टाउको दुख्ने); • इन्गिनल लिम्फ नोड्समा वृद्धि; • पिसाब, शौच गर्दा दुखाइ; • पिसाब बढ्यो, अचानक आग्रह; • संभोग र स्खलन को समयमा दुखाइ; वीर्यमा रगत देखिनु; • लिंगबाट स्राव।
एक विशिष्ट निदान संकेत हो कि अण्डकोषको उचाईले लक्षणात्मक राहत (सकारात्मक प्रेन चिन्ह) निम्त्याउन सक्छ।
रोगको पुरानो पाठ्यक्रममा, समस्याका लक्षणहरू कम स्पष्ट हुन सक्छ, तर दुखाइ र अण्डकोषको विस्तार, र अक्सर बारम्बार पिसाब पनि जारी रहन्छ।
महत्त्वपूर्ण! अण्डकोष मा तीव्र दुखाइ तत्काल चिकित्सा ध्यान को लागी एक संकेत हो!
रोग पत्ता लगाउने र पत्ता लगाउने विधिहरू
निदान गर्नको लागि पहिलो निदान उपाय भनेको अण्डकोषको प्रभावित पक्ष, ग्रोइनमा लिम्फ नोड्सको डाक्टरको जाँच हो। यदि प्रोस्टेट विस्तारको कारणले एपिडिडाइमाइटिस शंकास्पद छ भने, एक मलद्वार परीक्षण गरिन्छ।
यसबाहेक, प्रयोगशाला विधिहरू प्रयोग गरिन्छ: • माइक्रोस्कोपिक विश्लेषण र STIs को कारक एजेन्ट को अलगाव को लागी मूत्रमार्गबाट धब्बा; • PCR निदान (पोलिमरेज चेन प्रतिक्रिया द्वारा रोगजनक पत्ता लगाउने); रगतको क्लिनिकल र बायोकेमिकल विश्लेषण; • urinalysis (सामान्य, "3-कप परीक्षण" लगातार 3 कप मा पेशाब संग, सांस्कृतिक अध्ययन, आदि); सेमिनल फ्लुइड को विश्लेषण।
इन्स्ट्रुमेन्टल डायग्नोस्टिक्समा निम्न कुराहरू समावेश हुन्छन्: • घाउहरू, सूजनको चरण, ट्युमर प्रक्रियाहरू, रक्त प्रवाह वेगको मूल्याङ्कन (डप्लर अध्ययन) निर्धारण गर्न अण्डकोशको अल्ट्रासाउन्ड; • आणविक स्क्यानिङ, जसमा थोरै मात्रामा रेडियोधर्मी पदार्थ इन्जेक्सन गरिन्छ र अण्डकोषमा रगतको प्रवाहलाई विशेष उपकरणहरू प्रयोग गरेर निगरानी गरिन्छ (एपिडिडाइमाइटिस, टेस्टिक्युलर टोर्सन निदान गर्न अनुमति दिन्छ); • सिस्टोरेथ्रोस्कोपी - अंगको भित्री सतहहरू जाँच्नको लागि अप्टिकल उपकरण, सिस्टोस्कोपको मूत्रमार्ग मार्फत परिचय।
कम्प्युटेड टोमोग्राफी र चुम्बकीय अनुनाद इमेजिङ कम प्रयोग गरिन्छ।
epididymitis को उपचार
epididymitis को उपचार एक विशेषज्ञ - एक यूरोलोजिस्ट को पर्यवेक्षण अन्तर्गत कडाईका साथ गरिन्छ। परीक्षा पछि, रोगजनकको पहिचान, बरु लामो, एक महिना वा बढी सम्म, एन्टिबायोटिक थेरेपीको पाठ्यक्रम निर्धारित गरिएको छ।
रोगजनक सूक्ष्मजीवको संवेदनशीलतालाई ध्यानमा राखेर तयारीहरू चयन गरिन्छ, यदि रोगजनक प्रकार स्थापित गर्न सकिँदैन, त्यसपछि एक व्यापक स्पेक्ट्रम एन्टिब्याक्टेरियल एजेन्ट प्रयोग गरिन्छ। एपिडिडाइमाइटिसको लागि छनौटको मुख्य औषधिहरू, विशेष गरी यूरोजेनिटल प्रणालीबाट अन्य रोगविज्ञानहरूको उपस्थितिमा र युवाहरूमा, फ्लोरोक्विनोलोन समूहको एन्टिबायोटिकहरू हुन्। टेट्रासाइक्लिन, पेनिसिलिन, म्याक्रोलाइड, सेफालोस्पोरिन, सल्फा ड्रगहरू पनि निर्धारित गर्न सकिन्छ। यस्तो अवस्थामा जहाँ रोग एक STI को कारणले गर्दा, रोगीको यौन साझेदार द्वारा उपचार को एक साथ पारित गर्न आवश्यक छ।
साथै, भडकाउने प्रक्रिया र दुखाइ कम गर्न, डाक्टरले गैर-स्टेरोइडल एंटी-इन्फ्लेमेटरी ड्रग्स (जस्तै इन्डोमेथासिन, निमेसिल, डिक्लोफेनाक, आदि) सिफारिस गर्दछ, गम्भीर दुखाइको साथ, शुक्राणुको कर्डको नोवोकेन नाकाबन्दी गरिन्छ। थप रूपमा सिफारिस गर्न सकिन्छ: • भिटामिनहरू लिने; • फिजियोथेरापी; • इन्जाइमेटिक, अवशोषणयोग्य (लिडेस) र अन्य तयारीहरू।
रोगको हल्का पाठ्यक्रमको साथ, अस्पतालमा भर्ना आवश्यक छैन, तर यदि अवस्था बिग्रन्छ (तापमान 39 डिग्री भन्दा माथि बढ्छ, सामान्य नशाको अभिव्यक्ति, एपेन्डेजमा महत्त्वपूर्ण वृद्धि), रोगीलाई अस्पताल पठाइन्छ। यदि कुनै प्रभाव छैन भने, एक फरक एन्टिबायोटिक आवश्यक हुन सक्छ। यदि रोग लगातार छ, विशेष गरी द्विपक्षीय घाव संग, त्यहाँ रोगविज्ञान को क्षय प्रकृति को एक शंका छ। यस्तो अवस्थामा, एक phthisiourologist संग परामर्श आवश्यक छ र, निदान को पुष्टि पछि, विशिष्ट क्षयरोग विरोधी औषधि को नियुक्ति।
पुरानो फारम को उपचार समान तरिकामा गरिन्छ, तर लामो समय लाग्छ।
औषधि सेवन गर्नुको अतिरिक्त, बिरामीले निम्न नियमहरू पालना गर्नुपर्छ: • ओछ्यानमा आराम गर्ने; • अण्डकोशको माथिल्लो स्थान प्रदान गर्न, उदाहरणका लागि, रोलरमा घुमाइएको तौलियाको माध्यमबाट; भारी लिफ्टिङ बहिष्कार; • पूर्ण यौन विश्रामलाई कडाईका साथ पालन गर्नुहोस्; मसालेदार, बोसोयुक्त खानेकुराको उपभोग बहिष्कार गर्नुहोस्; पर्याप्त तरल पदार्थको सेवन सुनिश्चित गर्नुहोस्; • सूजन कम गर्न अण्डकोशमा चिसो कम्प्रेस/बरफ लगाउनुहोस्; • एक सस्पेन्सोरियम लगाउनुहोस् - अण्डकोशलाई समर्थन गर्ने विशेष पट्टी, जसले अण्डकोषको बाँकी भाग सुनिश्चित गर्दछ, हिड्दा यसलाई हल्लाउनबाट रोक्छ; • टाइट लोचदार शर्ट्स, स्विमिङ ट्रंक लगाउनुहोस् (दुखाइका लक्षणहरू गायब नभएसम्म प्रयोग गर्न सकिन्छ)।
अवस्था सुधार हुँदा, हल्का बानी बस्ने शारीरिक गतिविधिलाई अनुमति दिइन्छ: हिड्ने, दौडने, साइकल चलाउने बाहेक। उपचारको चरणमा र यसको अन्त्यमा सामान्य र स्थानीय हाइपोथर्मियाबाट बच्न महत्त्वपूर्ण छ।
एन्टिबायोटिक थेरापी को पाठ्यक्रम पूरा गरेपछि, लगभग 3 हप्ता पछि, संक्रमण को पूर्ण उन्मूलन पुष्टि गर्न को लागी पुन: परीक्षण (पिसाब, स्खलन) को लागी एक डाक्टर संग परामर्श गर्नुपर्छ।
परम्परागत औषधि केवल मुख्य चिकित्सकीय पाठ्यक्रमको अतिरिक्तको रूपमा र उपस्थित चिकित्सकको अनुमति पछि मात्र प्रयोग गर्न सकिन्छ। एपिडिडाइमाइटिस भएका परम्परागत निको पार्नेहरूले निम्नबाट काकोक्शन प्रयोग गर्न सिफारिस गर्छन्: • लिङ्गोनबेरी पात, ट्यान्सी फूलहरू, घोडा पुच्छर; • नेटल पात, पुदिना, लिन्डेन ब्लोसम र अन्य जडिबुटी तयारीहरू।
purulent abscess को रूपमा यस्तो जटिलता को विकास संग, suppuration को एक सर्जिकल उद्घाटन गरिन्छ। गम्भीर अवस्थाहरूमा, प्रभावित एपेन्डेजको भाग वा सबै हटाउन आवश्यक हुन सक्छ। थप रूपमा, शल्यक्रियाको सहारा लिइन्छ: • शारीरिक विसंगतिहरू सुधार गर्न जसले इपिडिडाइमाइटिसको विकास निम्त्याउँछ; • एपिडिडाइमिसको टेस्टिकुलर टोर्सन/एट्याचमेन्ट (हाइडाटिड्स) को संदिग्ध अवस्थामा; • क्षयरोग एपिडिडाइमाइटिस भएका केही अवस्थाहरूमा।
जटिलताहरू
एक नियम को रूप मा, epididymitis राम्रो antibacterial औषधि संग उपचार गरिन्छ। यद्यपि, पर्याप्त थेरापीको अभावमा, निम्न जटिलताहरू विकास हुन सक्छ: • रोगविज्ञानको पुरानो रूपमा संक्रमण; द्विपक्षीय घावको घटना; orchiepididymitis - अण्डकोषमा सूजन प्रक्रियाको फैलावट; • अण्डकोषको फोड़ा (प्युलेन्ट, अंगको तन्तुहरूको सीमित सूजन); • अण्डकोष र अंडकोष बीचको आसंजनको विकास; • अण्डकोषको इन्फेक्शन (टिश्यु नेक्रोसिस) बिग्रिएको रगत आपूर्तिको कारण; • अण्डकोषको शोष (भोल्युमेट्रिक आयाममा कमी, शुक्राणु उत्पादनको उल्लङ्घन र टेस्टोस्टेरोन उत्पादनमा कमी) • अण्डकोशमा फिस्टुला (प्युलेन्ट डिस्चार्ज सहित साँघुरो रोगविज्ञान नहर) को गठन; • बाँझोपन शुक्रकीटको उत्पादनमा कमी र पछिल्लोको सामान्य प्रगतिमा अवरोधहरूको गठन दुवैको परिणाम हो।
epididymitis को रोकथाम
एपिडिडाइमाइटिस रोक्न मुख्य उपायहरू समावेश छन्: • एक स्वस्थ जीवनशैली; • सुरक्षित सेक्स; • क्रमबद्ध यौन जीवन; • पुनरावर्ती मूत्र पथ संक्रमण को समयमै पत्ता लगाउने र उन्मूलन; • अण्डकोषमा चोटपटक लाग्न नदिन (आघातजन्य खेल अभ्यास गर्दा सुरक्षात्मक उपकरण लगाउने); व्यक्तिगत सरसफाइको आवश्यकताहरूको पालना; • अत्यधिक तताउने बहिष्कार, हाइपोथर्मिया; • संक्रामक रोगहरूको रोकथाम/पर्याप्त उपचार (मम्प्स विरुद्धको खोप सहित), आदि।